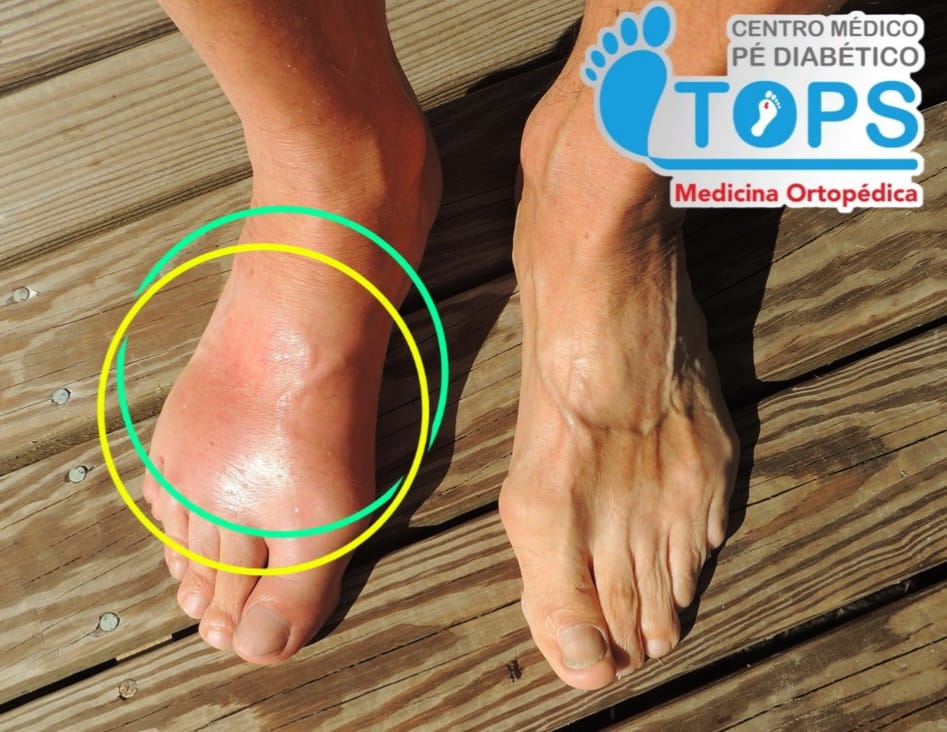
Osteoartropatia Neuropática de Charcot.
Prof. Dr. Fábio Batista.
Médico Cirurgião Ortopedista. Diretor/Presidente do TOPS – Centro médico de tratamento do pé diabético e Salvamento de membros em feridas complexas/ Medicina Ortopédica especializada.
Descrita em 1868 pelo neurologista francês Jean-Martin-Charcot como uma lesão neuroartropática hipertrófica destrutiva que afetava as articulações de indivíduos portadores de sífilis terciária, a Artropatia de Charcot teve sua grande expressão científica a partir dos estudos de Eichenholtz, em 1966, quando se demonstraram achados clínicos, laboratoriais e microscópicos que propunham interpretação diagnósticas. Em meados dos anos 2000, a American Orthopaedic Foot and Ankle Society referiu-se à Artropatia de Charcot como um dos mais importantes e complexos cenários clínicos que requer do cirurgião de tornozelo e pé treinamento específico e especialização para o seu manejo. Em 2011, em San Antonio, Texas, em reunião com Cirurgiões de Pé Diabético do “mundo todo”, definimos padrões diagnósticos avançados e modernas técnicas de intervenção terapêutica.
O típico paciente portador da Artropatia de Charcot apresenta-se com Diabetes Mellitus de longa duração, entre a quinta e sétima décadas de vida, geralmente está acima do peso e tem pés insensíveis. Situações clínicas, como a hanseníase, o alcoolismo, as doenças degenerativas do sistema nervoso central, mielodisplasias, lesões de nervos periféricos, sífilis terciária e outras, embora muito menos frequente que o diabetes, também podem comprometer as articulações e, eventualmente, evoluem para uma de-generação neuroartropática.
O retardo no diagnóstico ou mesmo uma abordagem inapropriada podem favorecer a apresentação da doença em forma bastante avançada, com grave prejuízo funcional, presença de deformidades, feridas complexas e infecções, podendo levar até a amputação da extremidade, além do aumento exponencial dos custos diretos e indiretos aos pacientes, à sociedade e aos sistemas de saúde, bem como a significativa queda na qualidade de vida do indivíduo, com expressiva elevação de sua morbimortalidade.
O tratamento deve ser individualizado e classicamente pode reunir técnicas conservadoras (Gesso de Contato Total ou Órtese customizada tipo CLAM-SHELL), uso de imunobiológicos (Estudos em investigação: Denosumab – anticorpo monoclonal contra o sistema RANKL – L, para inibir a reabsorção óssea e a inflamação), controle metabólico do Diabetes ou por manejo cirúrgico oportuno e especializado, por meio de reconstrução ou realinhamento articular, utilizando-se placas e parafusos, hastes intramedulares, parafusos canulados ou fixadores externos.
Deformidade óssea progressiva e marcante turnover ósseo (pelo processo inflamatório ativo), associados à neuropatia, têm aumentado o desafio no tratamento cirúrgico. Técnicas de superconstrução que aumentam o poder de fixação, como a fusão que se estende além da zona afetada e atravessa por articulações não comprometidas, ressecções ósseas bem planejadas que reduzem completamente a deformidade, osteossíntese rígida bem tolerada pelo envelope de partes moles e aparelhamento apropriado para maximizar a função biomecânica do segmento afetado, tem sido cada vez mais discutidas e aplicadas (Estádios II e III).
Vem ganhando espaço, entre os Cirurgiões de Pé Diabético, a intervenção cirúrgica da Artropatia de Charcot Aguda/Subaguda inicial (Estádios I e II), com o propósito de se realinhar e reposicionar seguimentos articulares, estabilizar a anatomia óssea evitando a perda de osso e o processo de luxação e subluxação articular, além de acelerar a resolução do processo inflamatório vigente de forma controlada e permitir off-loading e acesso ao tratamento de eventuais lesões de pele associadas. Temos dado preferência à fixação externa neutra com instrumental circular, envolvendo o pé, o tornozelo e a perna. Na sequência, pode-se ou não requerer uma fixação interna rígida associada a osteotomias e liberação de partes moles, a depender de eventuais deformidades residuais ou instabilidades articulares instaladas.
O período pós-operatório é bastante criterioso. Frequentemente, são utilizados gesso de contato total e,ou órteses customizadas do tipo Clam Shell ou CROW. São exigidas cumplicidade, disciplina e interatividade por parte do paciente, dos familiares e do cirurgião. O objetivo do manejo é o realinhamento articular, com a obtenção de um pé plantígrado, estável, funcional, livre de lesões e que possa ser aparelhado, sob molde, de forma satisfatória.
Não espere dar errado!! Busque SEMPRE por orientações e cuidados de seu Médico Especialista.
Acompanhe o trabalho do Doutor Fábio Batista no TOPS TOPS, Centro Médico de Tratamento do Pé Diabético e Salvamento de Membros em Feridas Complexas ∕ Medicina Ortopédica Especializada, e para mais informações, siga as redes sociais ou envie um email para o Drº Fábio Batista.
E-MAIL: [email protected]
FACEBOOK : facebook.com∕drfabiobatista
INSTAGRAM: @BATIFABIO
CANAL NO YOUTUBE: Youtube.com∕@DrfabiobatistaMedBrpe
SITE: https://www.drfabiobatista.med.br







